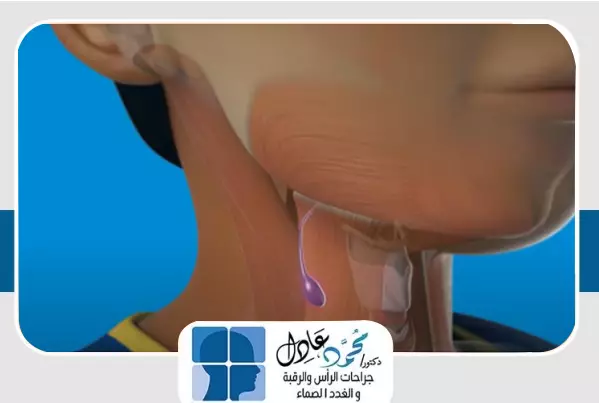
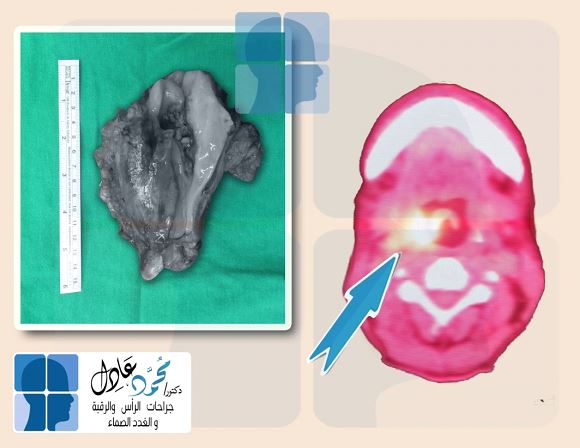
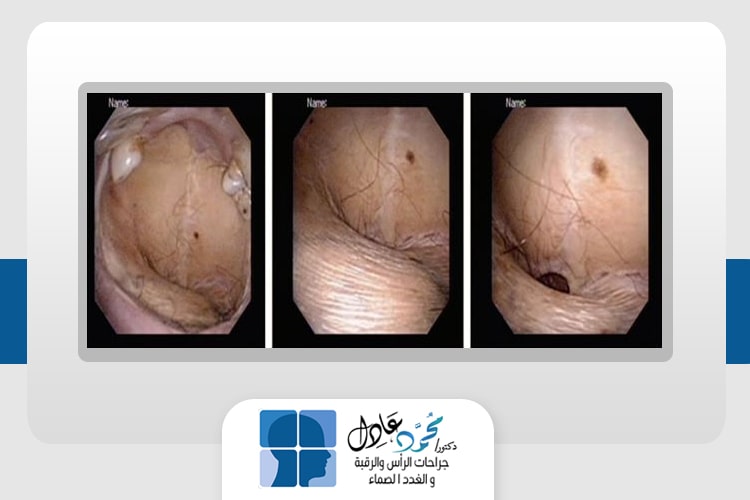
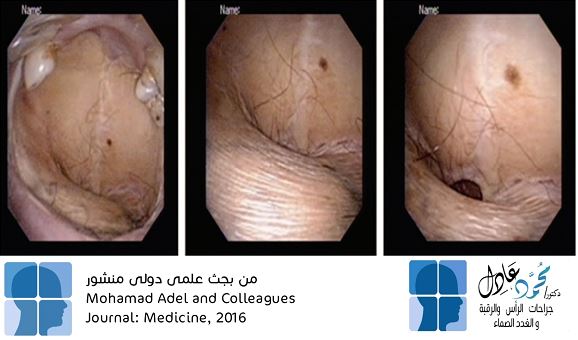
كيس العنق الخيشومي (Branchial cyst) أو كما يطلق عليه بعض الأشخاص كيس العنق، هو أشهر تضخم يحدث على جانب الرقبة ويصيب الأطفال وينتج عن اختلال في تكوين الجنين في الأسبوع الخامس من مراحل التكوين، حيث تنمو أكياس العنق الخيشومية بصورة غير طبيعية؛ مما ينتج عنه حدوث كيس خيشومى بجانب الرقبة.
وقد يتصل هذا الكيس بالداخل لمنطقة البلعوم أو لمنطقة اللوزتين وقد يتصل بالخارج على الجلد بناسور يخرج إفرازات، ولمعرفة لماذا سُمى الكيس الخيشومي بهذا الاسم ؟ ولمعرفة المزيد من المعلومات تابعوا معنا قراءة هذه المقالة، وذلك مع الدكتور محمد عادل استشارى جراحة الأورام وجراحات الرأس والرقبة والغدد الصماء.
أنواع كيسل العنق الخيشومي
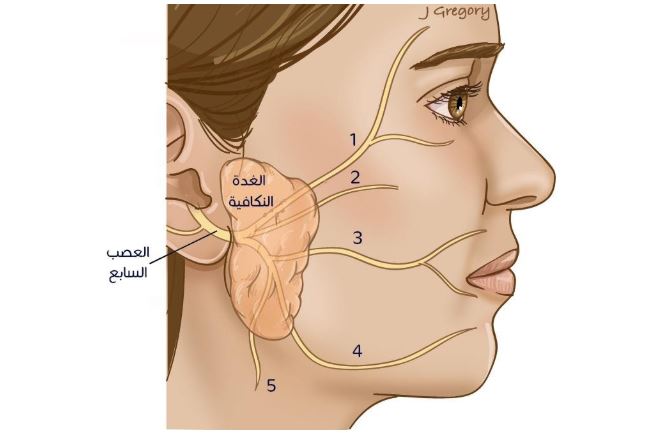
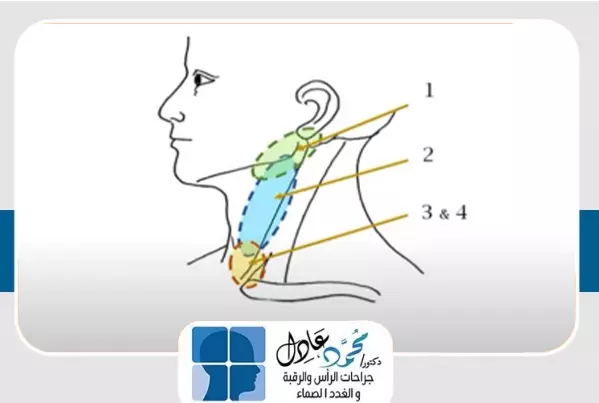
تتعدد أنواع الكيس الخيشومي وتنقسم حسب موقعها إلى أربعة أنواع، فبعض تلك الأكياس قد يكون متصلًا أو مرتبطًا بالغدة النكافية أو قناة الأذن الخارجية أو قناة الأذن الوسطى؛ مما يحتم التعامل مع أفرع العصب السابع أثناء الجراحة.
أماكن ظهور الكيس الخيشومي
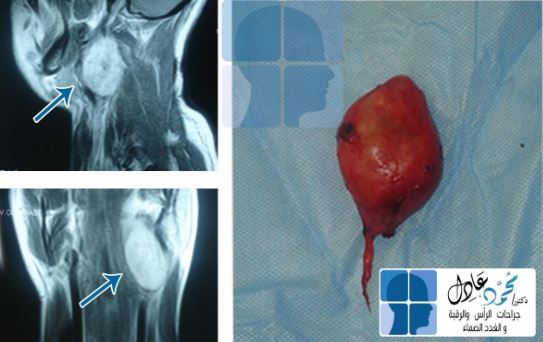
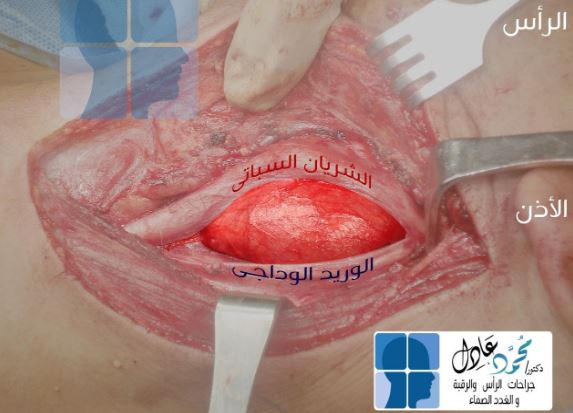
النوع الأشهر من أكياس العنق الخيشومية هو النوع الثاني، إذ يتواجد على جانب الرقبة وقد يكون على علاقة تشريحية بالشريان السباتي المغذي للمخ.

كيف يتم تشخيص الكيس الخيشومي؟
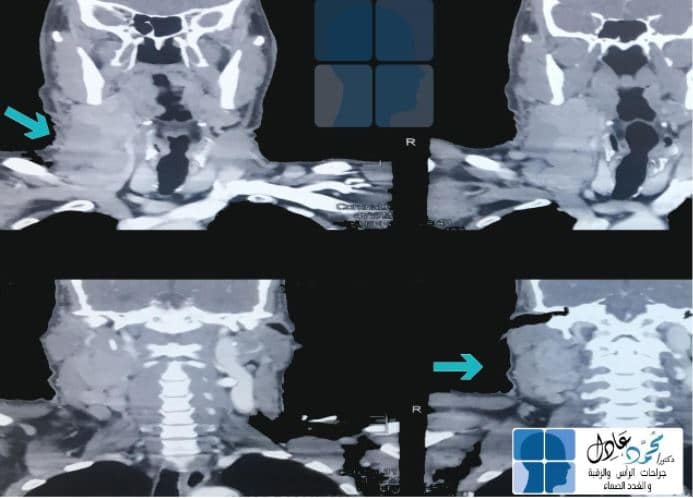
نقوم بإجراء فحوصات للأكياس الخيشومية عبارة عن آشعة تلفزيونية وآشعة مقطعية أو رنين مغناطيسي؛ وذلك لمعرفة موضع الكيس وعلاقته التشريحية بالأنسجة المحيطة به، وما إذا كان متصلًا بناسور أو قناة داخلية أو خارجية، ولا نلجأ عادة لأخذ عينة من الكيس الخيشومي.



لماذا سمي الكيس الخيشومي بهذا الأسم؟
تم تسمية الكيس الخيشومي بهذا الأسم حيث أنه في مرحلة تكوينه كان شكله قريب لشكل خياشيم الأسماك، أعرف المزيد عن الكيس الخيشومي وتكوينه ونسبة حدوثه من هنا
علاج كيس العنق الخيشومي
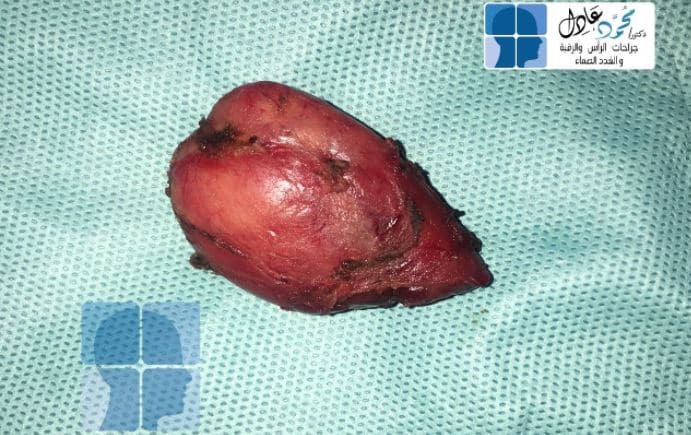
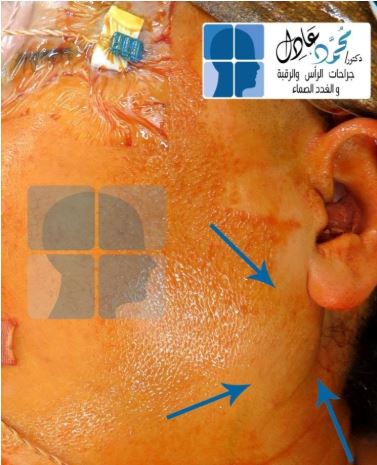
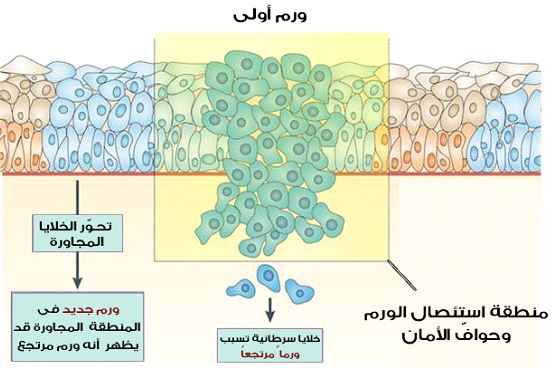
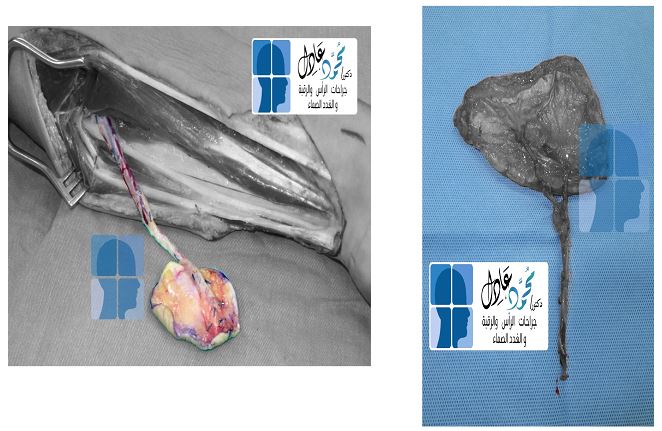
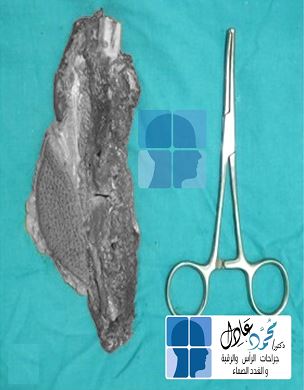
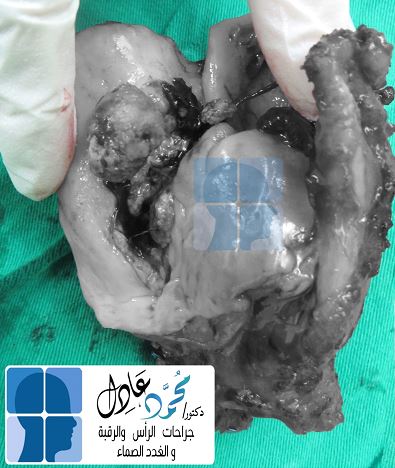
الحل الأمثل في التعامل مع الكيس الخيشومي هو العلاج الجراحي، حيث يتم استئصال الكيس الخيشومي كاملًا واستئصال القناة المتصلة في حالة وجودها، ويراعى فى الأطفال موضع الجرح وشكله النهائى.
وتتضمن صعوبات الجراحة التعامل مع أفرع العصب السابع أو الشريان السباتى الرئيسى بالرقبة، أو التعامل مع بعض الأعصاب الهامة كعصب البلع وعصب اللسان (أو عصب الصوت فى بعض الأحيان)، وكذلك استئصال الناسور الواصل مع الكيس أو القناة الموصلة للحلق أو الحنجرة أو اللوزتين.
وفي الختام نكون قد تعرفنا على ما هو الكيس الخيشومى عند الأطفال؟ وكيف يتم تشخيص الشق الخيشومي بالرقبة؟ وأفضل طرق علاج الكيس الخيشومى عند الأطفال، وإذا أردتم معرفة المزيد من المعلومات أو لحجز موعد مع الدكتور محمد عادل الذي قد عالج حالات الكيس الخيشومي خلال مسيرته الطبية، فيمكنكم فعل ذلك الآن من خلال خدمات تواصل معنا المتواجدة في الصفحة الرئيسية لموقعنا الإلكتروني.